L’histoire controversée de la lobotomie
L’histoire controversée de la lobotomie Rosemary Kennedy et Howard Dully n’étaient que deux des milliers de citoyens américains du siècle dernier qui ont subi une procédure nouvelle et innovante qui a souvent eu des effets désastreux : la lobotomie au pic à glace . La lobotomie a été introduite pour la première fois par le neurologue Egas Moniz comme moyen de dernier recours pour guérir les maladies mentales graves, y compris la dépression et l’anxiété. Le neurologue et psychiatre Walter J. Freeman a introduit la procédure aux États-Unis. Freeman – avec son collègue, le neurochirurgien James W. Watts – a effectué la première lobotomie préfrontale sur le sol américain sur Alice Hood Hammatt, 63 ans, le 14 septembre 1936, à l’hôpital universitaire George Washington. Les lobotomies sont ensuite tombées en disgrâce et sont généralement considérées comme barbares aujourd’hui ; néanmoins, le comité Nobel n’a pas donné suite aux appels à l’annulation du prix 1949 de Moniz. Freeman a été interdit d’effectuer des opérations en 1967 après la mort d’un de ses patients d’une hémorragie cérébrale.
Rosemary Kennedy et Howard Dully n’étaient que deux des milliers de citoyens américains du siècle dernier qui ont subi une procédure nouvelle et innovante qui a souvent eu des effets désastreux : la lobotomie au pic à glace . La lobotomie a été introduite pour la première fois par le neurologue Egas Moniz comme moyen de dernier recours pour guérir les maladies mentales graves, y compris la dépression et l’anxiété. Le neurologue et psychiatre Walter J. Freeman a introduit la procédure aux États-Unis. Freeman – avec son collègue, le neurochirurgien James W. Watts – a effectué la première lobotomie préfrontale sur le sol américain sur Alice Hood Hammatt, 63 ans, le 14 septembre 1936, à l’hôpital universitaire George Washington. Les lobotomies sont ensuite tombées en disgrâce et sont généralement considérées comme barbares aujourd’hui ; néanmoins, le comité Nobel n’a pas donné suite aux appels à l’annulation du prix 1949 de Moniz. Freeman a été interdit d’effectuer des opérations en 1967 après la mort d’un de ses patients d’une hémorragie cérébrale.:max_bytes(150000):strip_icc()/what-is-a-lobotomy-5114062-ADD-Color-V1-e3560be610f74c71ab8e1675abeff82d.png) L’histoire controversée de la lobotomie
L’histoire controversée de la lobotomie
Introduite pour la première fois dans les années 1930, cette procédure cérébrale hautement traumatisante était autrefois considérée comme un remède miracle contre la maladie mentale.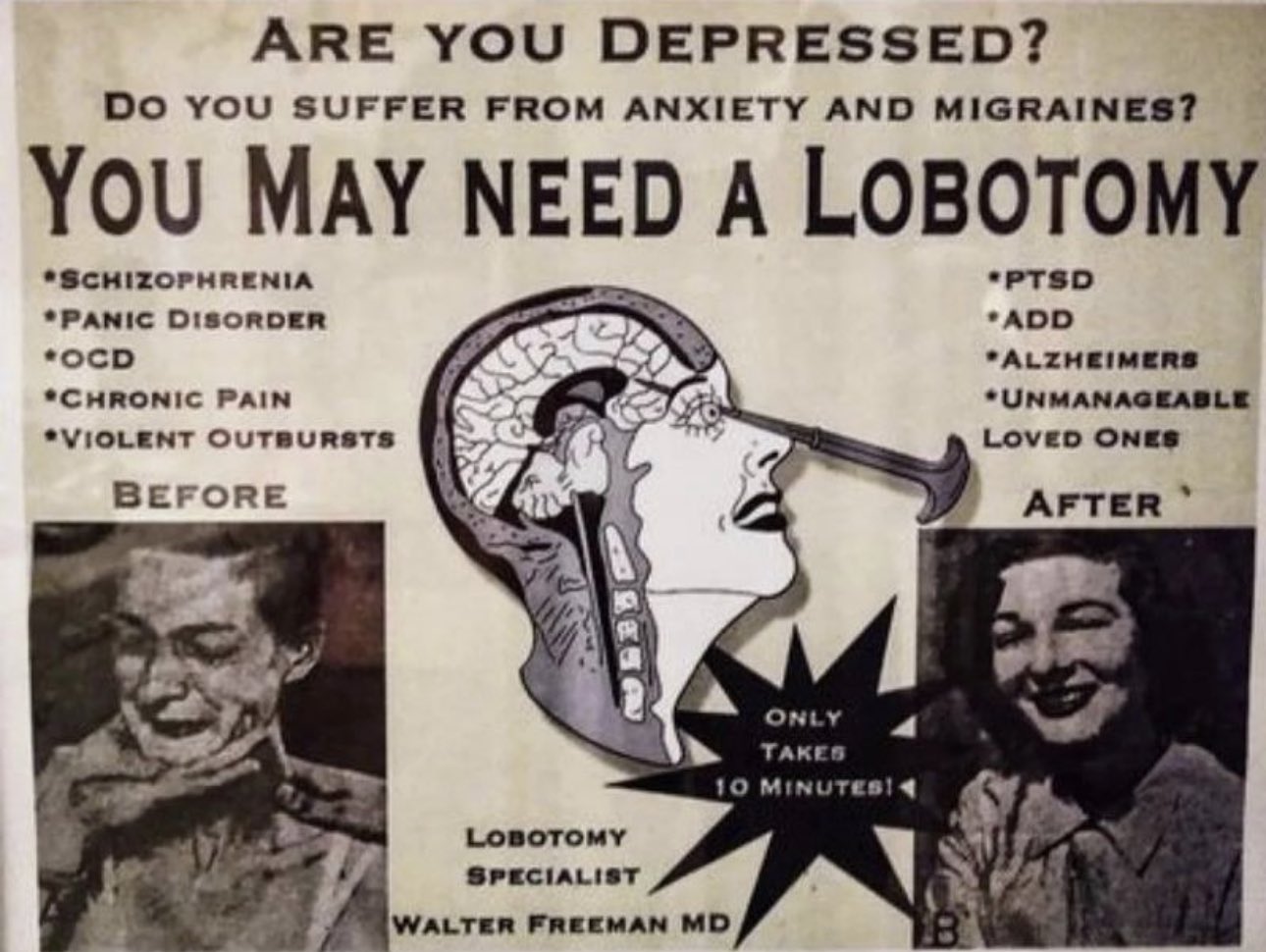
/what-is-a-lobotomy-5114062-ADD-Color-V1-e3560be610f74c71ab8e1675abeff82d.png) Dépression résistante au traitement
Dépression résistante au traitement
La schizophrénie
Certains troubles de la personnalité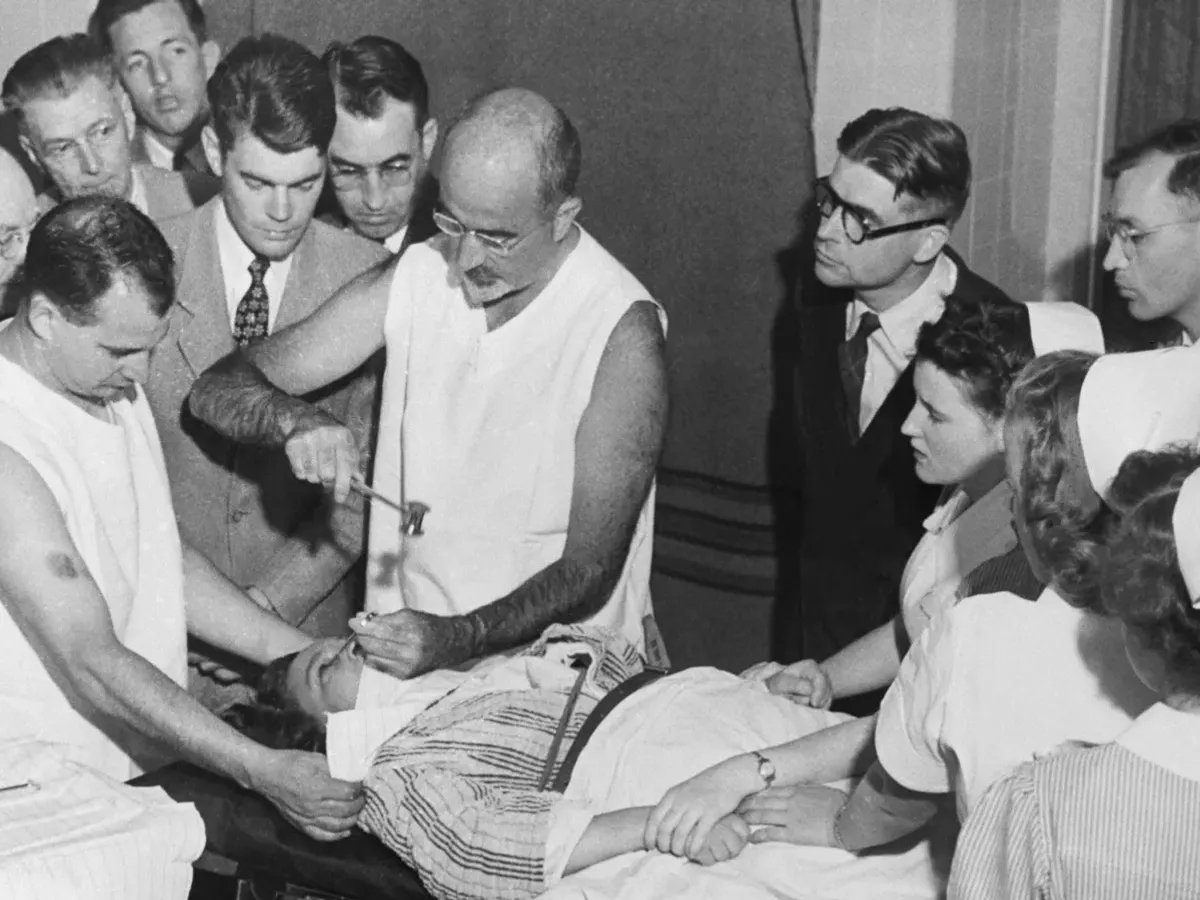
Qu’est-ce qu’une lobotomie ?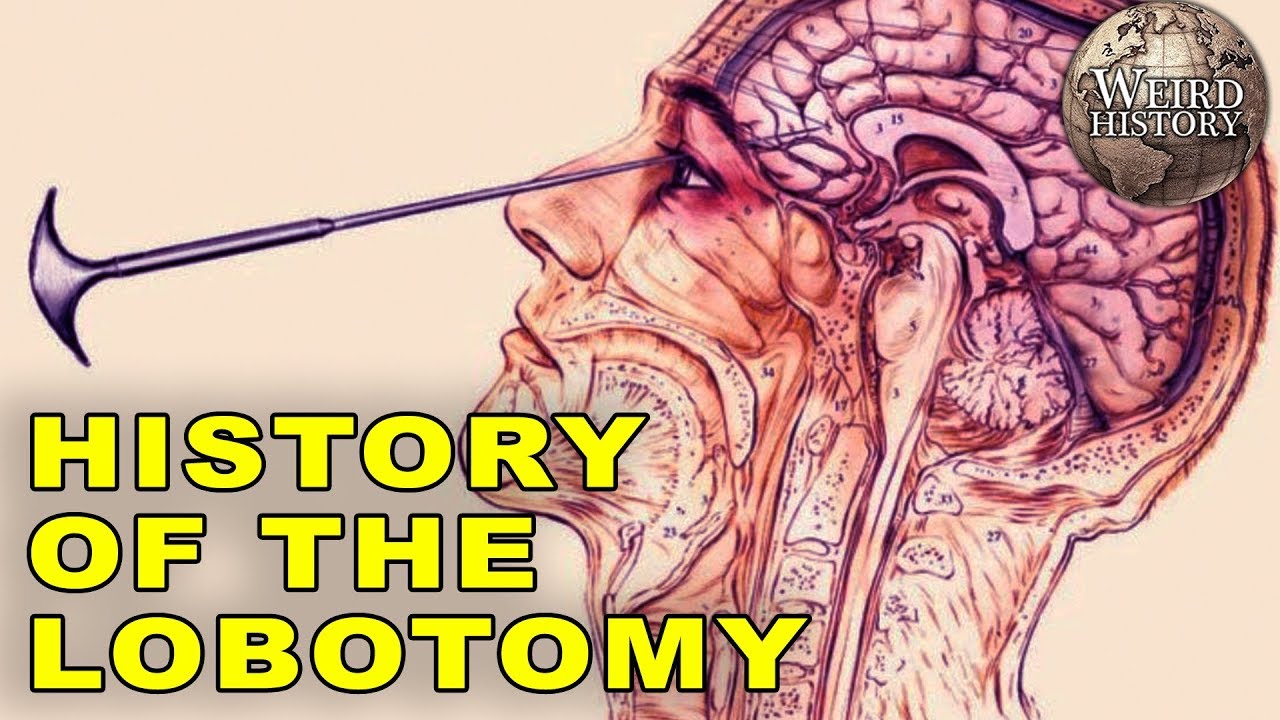 Une lobotomie est une psychochirurgie, ou chirurgie du cerveau, conçue pour traiter un état psychologique. Il s’agit d’utiliser un outil chirurgical pointu pour rompre les connexions neuronales entre le lobe frontal, qui contrôle les fonctions cognitives supérieures, telles que :
Une lobotomie est une psychochirurgie, ou chirurgie du cerveau, conçue pour traiter un état psychologique. Il s’agit d’utiliser un outil chirurgical pointu pour rompre les connexions neuronales entre le lobe frontal, qui contrôle les fonctions cognitives supérieures, telles que :
Mémoire
Emotions
Des talents pour la résolution des problèmes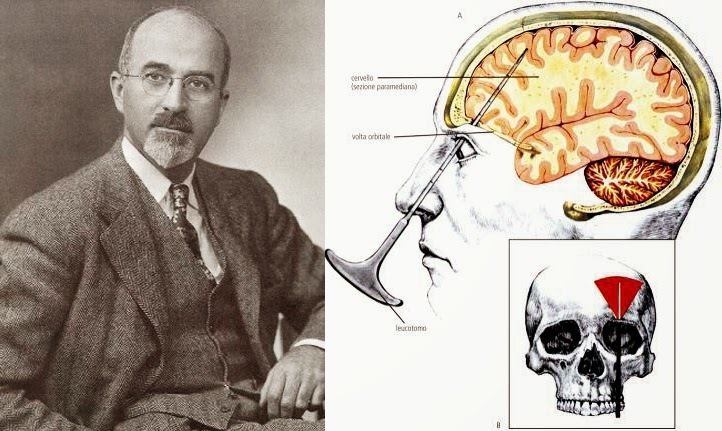 La première version de cette procédure impliquait de percer des trous dans la tête d’un patient et d’injecter de l’éthanol dans son cerveau pour détruire les connexions nerveuses. Cela a ensuite été raffiné dans la lobotomie préfrontale et transorbitaire, qui implique généralement l’utilisation d’un instrument chirurgical semblable à un pic à glace appelé leucotome.
La première version de cette procédure impliquait de percer des trous dans la tête d’un patient et d’injecter de l’éthanol dans son cerveau pour détruire les connexions nerveuses. Cela a ensuite été raffiné dans la lobotomie préfrontale et transorbitaire, qui implique généralement l’utilisation d’un instrument chirurgical semblable à un pic à glace appelé leucotome.
Lobotomie préfrontale
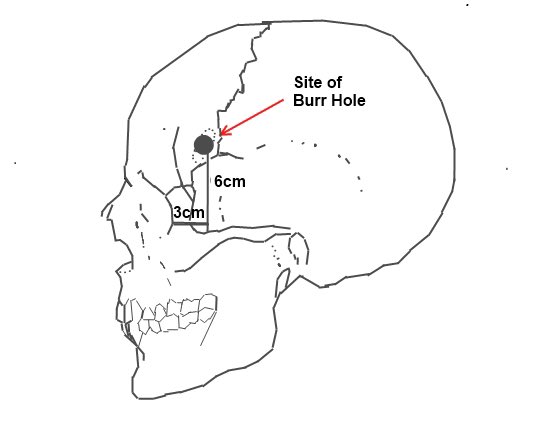
Le chirurgien perce des trous de part et d’autre du sommet du crâne de la personne, puis utilise un leucotome pour sectionner manuellement les nerfs entre le lobe frontal et d’autres régions du cerveau.
Lobotomie transorbitaire 
Histoire et contexte de la lobotomie En 1935, le neurologue portugais Egas Moniz a inventé la lobotomie et l’a d’abord appelée « leucotomie ». Il s’est inspiré des travaux antérieurs du psychiatre suisse Gottlieb Burckhardt qui a effectué certaines des premières psychochirurgies au cours des années 1880. En novembre 1935, Moniz réalisa l’intervention pour la première fois dans un hôpital de Lisbonne. Il a percé des trous dans le crâne de la personne et a injecté de l’alcool pur dans le lobe frontal pour détruire les tissus et les nerfs. En 1949, il a reçu le prix Nobel de médecine pour avoir inventé la procédure. L’année suivant l’invention de Moniz, un neurologue américain du nom de Walter Jackson Freeman a adopté la procédure et l’a rebaptisée lobotomie. Il a modifié la chirurgie en introduisant l’utilisation d’un outil chirurgical au lieu de l’alcool, créant la lobotomie préfrontale. En septembre 1936, Freeman et son partenaire neurochirurgien James Watts ont effectué la première lobotomie préfrontale aux États-Unis. Plus tard, en 1945, Freeman modifia à nouveau la procédure et créa la lobotomie transorbitaire, qu’il pouvait effectuer rapidement sans laisser de cicatrices.
En 1935, le neurologue portugais Egas Moniz a inventé la lobotomie et l’a d’abord appelée « leucotomie ». Il s’est inspiré des travaux antérieurs du psychiatre suisse Gottlieb Burckhardt qui a effectué certaines des premières psychochirurgies au cours des années 1880. En novembre 1935, Moniz réalisa l’intervention pour la première fois dans un hôpital de Lisbonne. Il a percé des trous dans le crâne de la personne et a injecté de l’alcool pur dans le lobe frontal pour détruire les tissus et les nerfs. En 1949, il a reçu le prix Nobel de médecine pour avoir inventé la procédure. L’année suivant l’invention de Moniz, un neurologue américain du nom de Walter Jackson Freeman a adopté la procédure et l’a rebaptisée lobotomie. Il a modifié la chirurgie en introduisant l’utilisation d’un outil chirurgical au lieu de l’alcool, créant la lobotomie préfrontale. En septembre 1936, Freeman et son partenaire neurochirurgien James Watts ont effectué la première lobotomie préfrontale aux États-Unis. Plus tard, en 1945, Freeman modifia à nouveau la procédure et créa la lobotomie transorbitaire, qu’il pouvait effectuer rapidement sans laisser de cicatrices. A quoi sert une lobotomie ?
A quoi sert une lobotomie ?
La lobotomie a été développée pour traiter les troubles mentaux graves et résoudre le problème de la surpopulation dans les établissements psychiatriques au cours des années 1930. Moniz pensait qu’un dysfonctionnement physique du cerveau provoquait des symptômes tels que la psychose et des problèmes de santé mentale tels que la dépression. Il croyait pouvoir les guérir en coupant la connexion entre le lobe frontal et d’autres régions, forçant une sorte de réinitialisation.
Moniz et Freeman ont tous deux signalé des améliorations significatives chez nombre de leurs patients. Bien que beaucoup n’aient montré aucune amélioration – certains éprouvant même des symptômes plus graves – la lobotomie a quand même décollé. Au début des années 1940, les gens vantaient la procédure comme un remède miracle pour les problèmes de santé mentale, et les experts l’ont adoptée dans le cadre de la psychiatrie traditionnelle.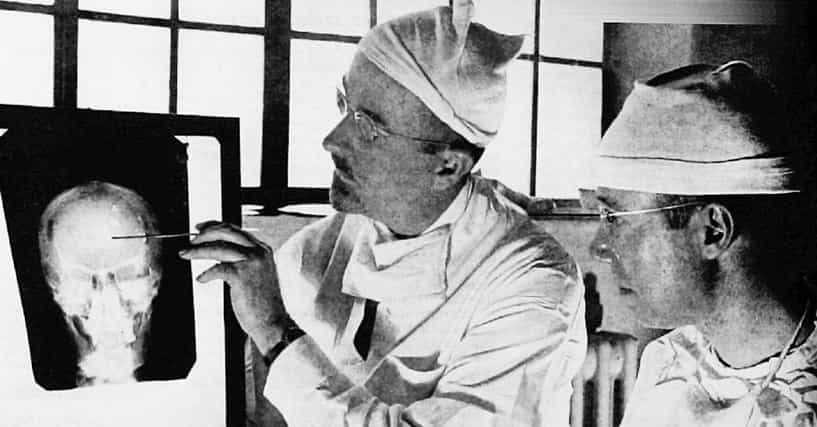
Les effets d’une lobotomie sont très variables, ce qui est l’une des raisons pour lesquelles elle est devenue si controversée. L’intention était de réduire l’agitation, l’anxiété et l’émotion excessive. Les symptômes de certains patients se sont améliorés au point qu’ils ont pu quitter l’hôpital. D’autres sont devenus plus francs et ont connu des sautes d’humeur. « Ces patients peuvent être traités en grande partie comme des enfants, avec des références affectueuses à leur conduite irresponsable. Ils ne nourrissent aucune rancune », ont expliqué Freeman et Watts dans un Présentation de 1942 Source de confiance à l’Académie de médecine de New York. Mais de nombreuses personnes ont perdu leur capacité à ressentir des émotions et sont devenues apathiques, désengagées et incapables de se concentrer. Certains sont devenus catatoniques et quelques-uns sont même morts après la procédure.
Quelle était la fréquence des lobotomies ? Les lobotomies ont été largement utilisées de la fin des années 1930 au début des années 1950. Selon un document de recherche 2013Source de confiance, environ 60 000 lobotomies ont été pratiquées aux États-Unis et en Europe au cours des 2 décennies suivant l’invention de la procédure. Mais dans les années 1950, les dangers et les effets secondaires des lobotomies devenaient largement connus, attirant davantage l’attention des médecins et du public. Certains incidents très médiatisés ont contribué à retourner l’opinion publique contre les lobotomies. Par exemple, Freeman a fait subir à Rosemary, la sœur du président John F. Kennedy, une lobotomie qui l’a laissée dans une incapacité permanente. Même James Watts, le partenaire de Freeman qui l’a aidé à effectuer la première lobotomie américaine, a été désillusionné par la procédure dans les années 1950. À l’époque, des médicaments comme les antipsychotiques et les antidépresseurs sont également devenus largement disponibles. Cela a facilité le traitement ambulatoire des maladies mentales et le traitement des symptômes sans recourir à la chirurgie cérébrale.
Les lobotomies ont été largement utilisées de la fin des années 1930 au début des années 1950. Selon un document de recherche 2013Source de confiance, environ 60 000 lobotomies ont été pratiquées aux États-Unis et en Europe au cours des 2 décennies suivant l’invention de la procédure. Mais dans les années 1950, les dangers et les effets secondaires des lobotomies devenaient largement connus, attirant davantage l’attention des médecins et du public. Certains incidents très médiatisés ont contribué à retourner l’opinion publique contre les lobotomies. Par exemple, Freeman a fait subir à Rosemary, la sœur du président John F. Kennedy, une lobotomie qui l’a laissée dans une incapacité permanente. Même James Watts, le partenaire de Freeman qui l’a aidé à effectuer la première lobotomie américaine, a été désillusionné par la procédure dans les années 1950. À l’époque, des médicaments comme les antipsychotiques et les antidépresseurs sont également devenus largement disponibles. Cela a facilité le traitement ambulatoire des maladies mentales et le traitement des symptômes sans recourir à la chirurgie cérébrale. Les lobotomies sont-elles légales et toujours pratiquées ?
Les lobotomies sont-elles légales et toujours pratiquées ?
La lobotomie a été interdite dans certains endroits, mais elle est encore pratiquée de manière limitée dans de nombreux pays. En 1950, l’Union soviétique a interdit l’utilisation des lobotomies parce qu’elle était « contraire aux principes d’humanité ». D’autres pays, dont le Japon et l’Allemagne, ont emboîté le pas au cours des années suivantes. En 1967, Freeman s’est vu interdire d’effectuer d’autres lobotomies après qu’un de ses patients ait subi une hémorragie cérébrale mortelle après la procédure. Mais les États-Unis et une grande partie de l’Europe occidentale n’ont jamais interdit la lobotomie. Et la procédure a encore été pratiquée dans ces lieux tout au long des années 1980. Aujourd’hui, les lobotomies sont rarement pratiquées, bien qu’elles soient techniquement toujours légales.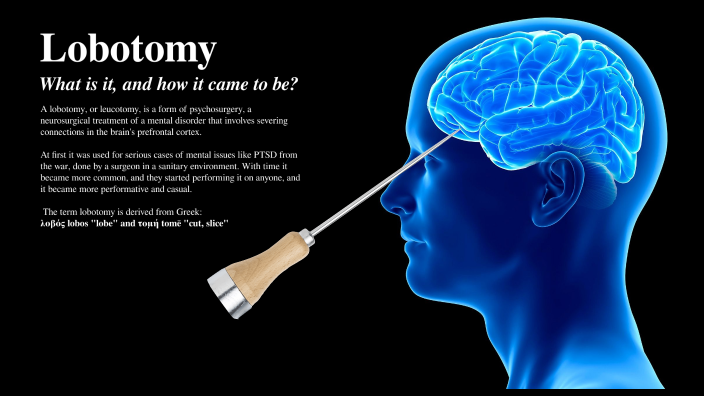 Les chirurgiens utilisent parfois un type de psychochirurgie plus raffiné appelé cingulotomie à sa place. La procédure consiste à cibler et à modifier des zones spécifiques du tissu cérébral. Certains chirurgiens peuvent utiliser une cingulotomie pour traiter le trouble obsessionnel-compulsif (TOC) qui n’a pas répondu aux autres traitements. Les médecins l’utilisent aussi parfois pour traiter la douleur chronique.
Les chirurgiens utilisent parfois un type de psychochirurgie plus raffiné appelé cingulotomie à sa place. La procédure consiste à cibler et à modifier des zones spécifiques du tissu cérébral. Certains chirurgiens peuvent utiliser une cingulotomie pour traiter le trouble obsessionnel-compulsif (TOC) qui n’a pas répondu aux autres traitements. Les médecins l’utilisent aussi parfois pour traiter la douleur chronique.
Résumons
La lobotomie est une procédure controversée qui a atteint un sommet de popularité dans les années 1940. Il a été interprété pour la première fois en 1935 par Egas Moniz, puis défendu aux États-Unis par Walter Jackson Freeman. Une lobotomie consiste à couper les connexions nerveuses entre le lobe frontal et d’autres régions du cerveau pour réduire l’agitation, l’anxiété et d’autres symptômes de problèmes de santé mentale.
Selon les scientifiques qui ont été les pionniers du traitement, certains patients se sont améliorés après avoir subi une lobotomie. Mais d’autres ont développé une apathie et une capacité réduite à ressentir des émotions. Certaines personnes sont devenues invalides de façon permanente par la procédure, et dans certains cas, cela a été fatal. La procédure est finalement tombée en disgrâce en grande partie grâce à la presse négative et à la disponibilité croissante des antidépresseurs et des antipsychotiques. Aujourd’hui, la procédure est interdite dans de nombreux pays et n’est plus pratiquée aux États-Unis. Une psychochirurgie controversée a donné lieu à un prix Nobel [par Bengt Jansson]
Une psychochirurgie controversée a donné lieu à un prix Nobel [par Bengt Jansson]
En 1936, le neurologue portugais Egas Moniz introduisit une opération chirurgicale, la leucotomie préfrontale, qui, après une période initiale, fut particulièrement utilisée dans le traitement de la schizophrénie. L’opération, appelée plus tard lobotomie, consistait en des incisions qui détruisaient les connexions entre la région préfrontale et d’autres parties du cerveau. A cette époque, il n’existait aucun traitement efficace contre la schizophrénie, et la leucotomie réussissait au moins à rendre la vie plus supportable pour les patients et leur entourage. Le traitement est devenu assez populaire dans de nombreux pays du monde entier et Moniz a reçu le prix Nobel en 1949.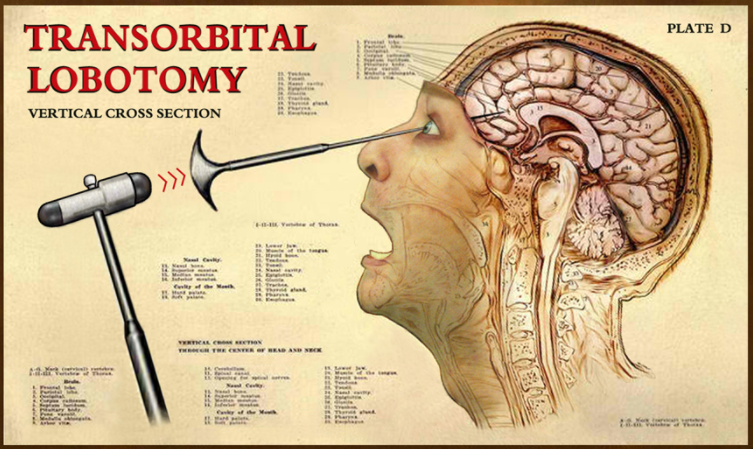 Cependant, à cette époque, le traitement avait connu sa période la plus réussie et en 1952, le premier médicament ayant un effet certain sur la schizophrénie a été introduit, la chlorpromazine, notre premier médicament neuroleptique. Depuis 1960 environ, la lobotomie, avec une technique fortement modifiée (incisions plus discrètes), n’est utilisée que dans des indications très particulières telles que l’anxiété sévère et les syndromes compulsifs qui se sont avérés résistants à d’autres formes de thérapie. Environ cinq opérations par an sont maintenant pratiquées en Suède. Cependant, je ne vois aucune raison de m’indigner de ce qui a été fait dans les années 1940 car à cette époque il n’y avait pas d’autres alternatives !
Cependant, à cette époque, le traitement avait connu sa période la plus réussie et en 1952, le premier médicament ayant un effet certain sur la schizophrénie a été introduit, la chlorpromazine, notre premier médicament neuroleptique. Depuis 1960 environ, la lobotomie, avec une technique fortement modifiée (incisions plus discrètes), n’est utilisée que dans des indications très particulières telles que l’anxiété sévère et les syndromes compulsifs qui se sont avérés résistants à d’autres formes de thérapie. Environ cinq opérations par an sont maintenant pratiquées en Suède. Cependant, je ne vois aucune raison de m’indigner de ce qui a été fait dans les années 1940 car à cette époque il n’y avait pas d’autres alternatives !
Alternatives thérapeutiques pour les patients psychotiques avant les années 1930
En règle générale, les méthodes thérapeutiques se sont développées beaucoup plus tard en psychiatrie que dans les autres domaines médicaux. Les patients violents, dangereux pour leur entourage, devaient parfois être retenus ou immergés dans des bains pendant de longues périodes. Une autre alternative était la sédation lourde avec des dérivés opiacés ou des barbituriques. Cependant, aucun de ces traitements n’a eu d’effets à long terme sur les patients psychotiques. Ce n’est que dans les années 1930 que Manfred Sakel à Vienne a introduit le coma hypoglycémique, produit par des injections d’insuline, comme traitement de la schizophrénie. Au même moment, le Hongrois Ladislav von Meduna a commencé la thérapie des crises par injection intraveineuse de cardiazol (dans les états dépressifs), une thérapie qui a été abandonnée lorsqu’en 1938 les Italiens Cerletti et Bini ont introduit la thérapie électrique convulsive, ECT, pour les états mentaux sévères. Ce traitement a d’abord été utilisé dans la schizophrénie, mais les états dépressifs sévères se sont très vite avérés être la principale indication. Les tranquillisants à effet sédatif plus que très bref n’existaient qu’en 1952 lorsque les Français Delay et Deniker introduisirent notre premier médicament neuroleptique ., la chlorpromazine dérivée de la phénothiazine.
Introduction de la leucotomie préfrontale 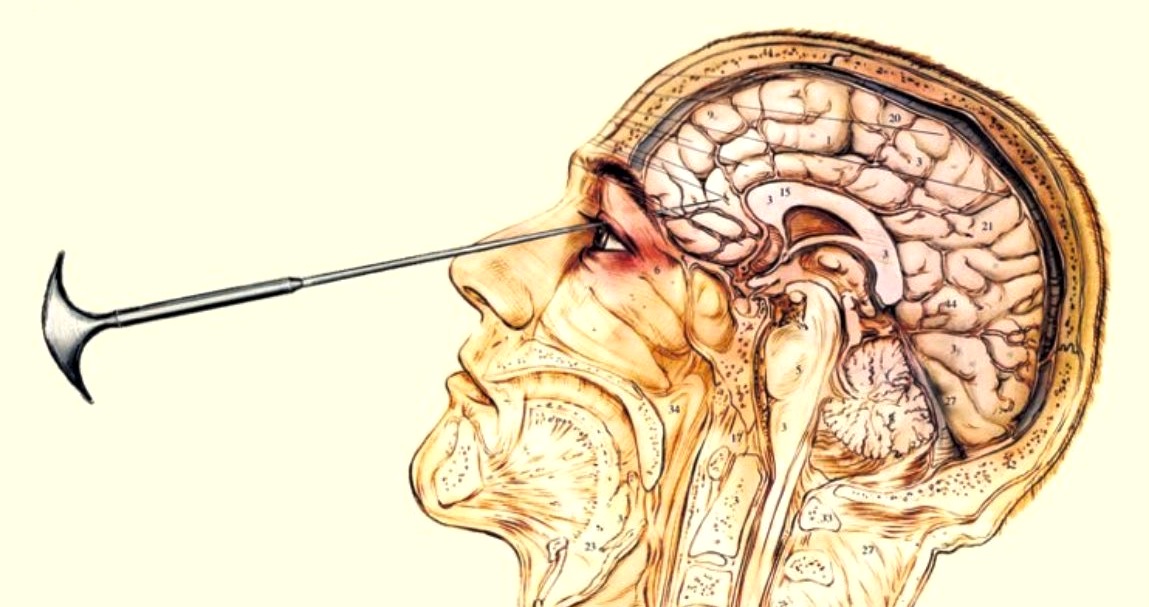
La chirurgie cérébrale avait été tentée dans quelques cas psychiatriques dès 1891 et 1910, en particulier des patients atteints de psychose maniaco-dépressive. Ces essais n’attirèrent pas beaucoup l’attention, mais lors d’une conférence de neurologie à Londres en 1935, à laquelle participa le neurologue portugais Egas Moniz, Jacobsen & Fulton présentèrent des données d’opérations sur deux chimpanzés qui, après une leucotomie, réussirent à faire des erreurs sans devenir agressifs. , ce qu’ils n’avaient pas réussi à faire auparavant. De nombreuses personnes ont considéré que cette information avait été à l’origine de la « démarche audacieuse » de Moniz en novembre 1935. En 1936, Moniz publia son premier rapport sur la leucotomie préfrontale. L’une des raisons pour lesquelles les opérations de Moniz ont été mieux acceptées que les essais précédents mentionnés ci-dessus était évidemment le fait qu’il était internationalement respecté pour avoir développé l’angiographie cérébrale. Les vingt premiers cas de Moniz ont tous survécu et n’ont développé aucune morbidité grave. La leucotomie a rapidement acquis une bonne réputation, entre autres pays, au Brésil, en Italie et aux États-Unis. Moniz croyait fermement que les avantages potentiels des lésions chirurgicales dans les lobes frontaux, même en tenant compte d’une certaine détérioration du comportement et de la personnalité, l’emportaient sur les effets débilitants d’une maladie psychiatrique grave.
Techniques chirurgicales raffinées
Moniz, en collaboration avec le neurochirurgien Almeida Lima, a d’abord injecté de l’alcool comme agent sclérosant dans la substance blanche des lobes frontaux. Moniz a rapidement affiné sa technique en concevant un « leucotome », un instrument avec une boucle de fil rétractable et plus tard remplacé par une bande d’acier, qu’il a utilisée pour couper six noyaux dans la substance blanche de chaque hémisphère. Pour vingt patients dans une première série, et dix-huit dans une seconde, les résultats sont jugés plutôt acceptables par Moniz en 1937, bien qu’il conclue que les patients détériorés tirent peu profit de l’opération. Sur les 18 patients du deuxième groupe (tous schizophrènes), trois ont été caractérisés comme presque guéris et deux autres étaient également beaucoup mieux. La conclusion de Moniz était la suivante : « La leucotomie préfrontale est une opération simple, toujours sans danger.
Parmi ceux qui ont suivi l’exemple de Moniz, aucun n’était plus important que l’équipe de neurologues et neurochirurgiens de Walter Freeman et James Watts aux États-Unis. Freeman et Watts ont d’abord utilisé la technique du leucotome de Moniz, mais ils ont rapidement développé une procédure conçue pour ablater plus complètement les voies de substance blanche vers et depuis les lobes préfrontaux. Freeman et Watts ont effectué environ 600 opérations avec cette « procédure fermée », connue sous le nom de lobotomie préfrontale standard de Freeman et Watts. La première « opération ouverte » a été réalisée par Lyerly en 1937 qui, utilisant une approche supérieure de chaque lobe frontal à l’aide d’un spéculum spécialement éclairé, a tenté de séparer les fibres blanches sous vision directe. Cette méthode est devenue la procédure standard aux États-Unis car la méthode ouverte était considérée comme réduisant la principale complication de la psychochirurgie, l’hémorragie de l’artère cérébrale antérieure.
Effets secondaires sur la personnalité
Des effets négatifs sur la personnalité ont été observés dès la fin des années 1930. En 1948, le professeur suédois de psychiatrie médico-légale Gösta Rylander rapporta qu’une mère disait : « C’est ma fille mais c’est pourtant une personne différente. Elle est avec moi en corps mais son âme est en quelque sorte perdue. Hoffman (1949) écrit : « non seulement ces patients ne sont plus affligés par leurs conflits mentaux, mais ils semblent aussi avoir peu de capacité pour des expériences émotionnelles – agréables ou non. Ils sont décrits par les infirmières et les médecins, encore et encore, comme ternes, apathiques, apathiques, sans dynamisme ni initiative, plats, léthargiques, placides et insouciants, enfantins, dociles, ayant besoin d’être poussés, passifs, manquant de spontanéité, sans but ni objectif, préoccupé et dépendant.
Qui a été opéré ? 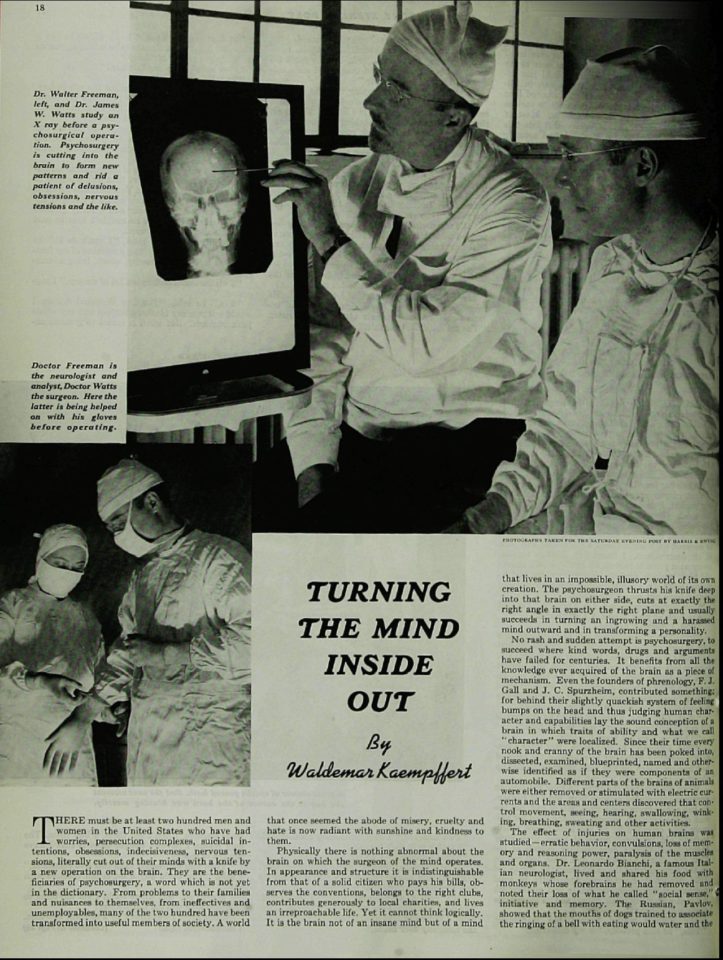
Initialement, les opérations ont été pratiquées sur une majorité de patients souffrant de troubles affectifs, c’est-à-dire de divers types de dépression, comme la dépression involutive, la dépression agitée, etc. Très peu de psychiatres s’en souviennent car l’ECT (thérapie électrique convulsive) avait déjà été introduite en 1938 et s’est rapidement révélée être un traitement très efficace des états dépressifs. D’autres groupes de patients étaient ceux avec des états obsessionnels compulsifs et hypocondriaques sévères. En règle générale, la gravité était un facteur plus important que le diagnostic, c’est-à-dire qu’on tenait compte, entre autres, de la suicidalité et de la dangerosité.
Quelques patients souffrant de schizophrénie ont été opérés à la fin des années 1930, mais ni les sept patients originaux de Moniz ni aucun de ces 12 patients schizophrènes des 80 premiers cas de Freeman & Watts n’ont montré d’amélioration marquée. Freeman a fondé son opinion assez tôt sur le fait que si des patients schizophrènes doivent être opérés, cela doit être fait tôt avant qu’ils ne deviennent apathiques ou ne se soient détériorés, car ces patients « se comportaient de la même manière avec ou sans leurs lobes frontaux » ( Swayze 1995). Cette opinion est devenue de plus en plus dominante (Kalinowsky & Scarff, 1948). En d’autres termes, la première année de maladie doit être utilisée pour essayer toutes les autres thérapies somatiques. Lors d’une conférence en 1953, il a été démontré que la mortalité variait entre 0,8 % et 2,5 %. Dans le même temps, environ 10% des patients opérés étaient connus pour avoir des problèmes d’épilepsie.
Pourquoi la psychochirurgie était-elle si populaire dans les années 1940 ?:max_bytes(150000):strip_icc()/xray-brain-anatomy-with-inner-structure--medically-accurate-3d-illustration-930377682-00953e041e3f4dbab0385d6e74ef60e6.jpg)
Swayze (1995), dont l’article est fortement recommandé pour la lecture (voir référence), mentionne quelques facteurs contributifs importants. Premièrement, il n’y avait pas de thérapies alternatives disponibles pour les patients chroniquement institutionnalisés. Deuxièmement, pendant et après la Seconde Guerre mondiale, il y a eu une augmentation alarmante du nombre d’admissions dans les établissements psychiatriques aux États-Unis. Par exemple, il y eut 100 000 nouvelles admissions dans les établissements psychiatriques et seulement 67 000 sorties en 1943, et en 1946 près de la moitié des lits des hôpitaux publics étaient réservés aux malades mentaux (Menninger1948). Troisièmement, avant 1930, les patients hospitalisés en continu pendant 15 ans avec un diagnostic de maniaco-dépression avaient un taux de mortalité de 18 % dû à la tuberculose et à d’autres maladies infectieuses. Ainsi, l’importance de faire sortir les patients des institutions publiques était évidente. Un autre facteur, selon de nombreux médecins, était qu’un long séjour dans un établissement psychiatrique en soi contribuait au fait que de nombreux patients devenaient apathiques.
Les patients ont-ils été guéris ?
Une enquête sur tous les patients ayant subi une leucotomie en Angleterre et au Pays de Galles de 1942 à 1954 (Tooth et al 1961) a documenté 10 365 opérations de leucotomie unique. 762 patients supplémentaires ont subi plus d’une opération. Une étude de suivi portant sur 9 284 des patients mentionnés ci-dessus a montré que 41 % avaient récupéré ou s’étaient grandement améliorés, tandis que 28 % s’étaient légèrement améliorés, 25 % n’avaient montré aucun changement, 2 % s’étaient aggravés et 4 % étaient décédés. Sans surprise, les patients atteints d’un trouble affectif ont montré le meilleur pronostic avec 63% de guérison contre 30% chez les patients schizophrènes. Aux États-Unis, environ 10 000 opérations avaient été effectuées en août 1949. Après 1954, le nombre d’opérations a régulièrement diminué. Comme il n’existait pas de thérapies alternatives pour les troubles mentaux graves, les psychoses dans les années 1930, il n’est pas surprenant que la lobotomie ait été rapidement acceptée comme traitement des psychoses schizophréniques chroniques, même s’il semble un peu étrange que la lobotomie ait d’abord été tentée avec des troubles affectifs. La lobotomie est un traitement éthiquement douteux s’il est pratiqué contre la volonté du patient, mais c’est toujours une question difficile chez les patients gravement psychotiques qui manquent totalement de compréhension de leur maladie – que veut exactement un tel patient ? Historiquement, il est aisé de comprendre que la psychochirurgie était considérée comme une avancée thérapeutique. Aujourd’hui, il est facile d’avoir une opinion négative sur l’utilisation de la lobotomie et de trouver très étrange que Moniz ait reçu le prix Nobel. Cependant, je suis d’accord avec Swayze (1995) qui a écrit : « Si nous n’apprenons rien d’autre de cette époque, il faut reconnaître que plus rigoureux.
Développement de méthodes alternatives :max_bytes(150000):strip_icc()/what-is-a-lobotomy-5114062-ADD-Color-V1-e3560be610f74c71ab8e1675abeff82d.png)
Le développement des neuroleptiques, qui a commencé avec la chlorpromazine en 1952, a très vite rendu la lobotomie inintéressante dans le traitement de la schizophrénie, et le nombre de lobotomies dans la schizophrénie a chuté de façon spectaculaire après 1960 environ. Il est possible de réaliser des lésions sélectives de systèmes de fibres spécifiques. La zone cible principale est le système limbique qui est étroitement lié aux émotions. La procédure la plus importante est la capsulotomie antérieure bilatérale (aux États-Unis également la cingulotomie), et les indications ont changé pour l’anxiété chronique – et les syndromes obsessionnels compulsifs qui se sont montrés résistants aux autres traitements. L’anxiété disparaît en premier, mais les symptômes obsessionnels diminuent aussi progressivement lorsqu’ils ne sont pas entretenus par l’anxiété. En Suède, nous effectuons environ 5 opérations de ce type par an.
Moniz méritait-il le prix Nobel ? 
Moniz, né en 1874, a reçu une balle dans la jambe par un patient et a dû passer le reste de sa vie dans un fauteuil roulant (il est décédé en 1955). Moniz avait des problèmes avec sa main et ne tenait pas très souvent le couteau lui-même. Cependant, il ne fait aucun doute que c’est bien Moniz qui a initié et réussi à enthousiasmer pour l’importance de la leucotomie préfrontale dans le traitement de certaines psychoses. Les méthodes chirurgicales les plus sophistiquées, cependant, ont été développées par d’autres personnes, principalement par Freeman et Watts, mais aussi par Lyerly-Poppen, Strecker et d’autres. Les principaux intérêts de Moniz étaient évidemment l’encéphalographie, et artériographie cérébrale. Déjà dans les années 1920, Moniz réussit à rendre possibles les artériographies cérébrales par injections d’un produit de contraste contenant de l’iode, une invention qui permit de diagnostiquer les tumeurs et les déformations vasculaires. En fait, je pense qu’il ne fait aucun doute que Moniz méritait le prix Nobel.
Examen aux rayons X des vaisseaux cérébraux à l’aide de la méthode – angiographie cérébrale – introduite par Moniz. Un produit de contraste radio-opaque a été injecté dans l’un des quatre vaisseaux du cou (artère carotide) irriguant le cerveau. Cas normal (à gauche). Un cas de malformation vasculaire située dans la partie pariétale (moyenne supérieure) du cerveau et alimentée par une artère hypertrophiée (à droite). L’histoire de la vie de Moniz contient quelques détails surprenants. Il grandit et fit ses études à Coimbra, mais après y avoir été professeur et également professeur de neurologie à Lisbonne en 1911-14, il consacra quelques années aux affaires et à la politique. Moniz est devenu ambassadeur à Madrid en 1918 et en 1918-1919 a été ministre des affaires étrangères avant de retourner à l’Institut de neurologie de Lisbonne.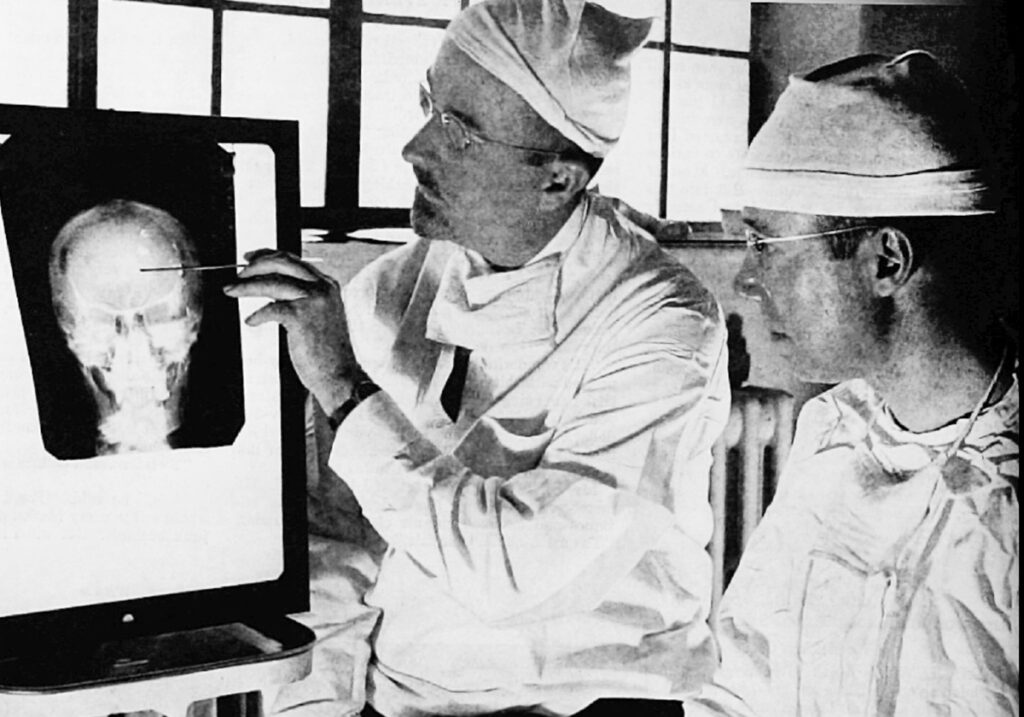
Glossaire
Troubles affectifs – tous les états où l’humeur du patient est plus élevée (états maniaques ou hypomaniaques) ou inférieure à la normale, c’est-à-dire divers types de dépression, par exemple, la dépression involutive chez les personnes âgées présentant des signes de vieillissement. (La psychose maniaco-dépressive est un terme plus ancien pour le même type de troubles).
Angiographie cérébrale – une enquête aux rayons X des vaisseaux sanguins du cerveau. Les vaisseaux sanguins sont rendus visibles en injectant un colorant opaque aux rayons X.
Cingulotomie et capsulotomie antérieure bilatérale – sont des méthodes utilisées pour détruire les connexions entre les zones corticales et les ganglions de la base, zones qui ont montré des signes d’hyper métabolisme dans les tomographies. Les opérations peuvent être réalisées par coagulation thermique avec un courant électrique à haute fréquence ou un rayonnement gamma. Dans la première méthode, les électrodes sont acheminées à travers deux trous de forage, et la dernière méthode est totalement non sanglante.
La thérapie convulsive électrique (E.C.T.) est le traitement le plus efficace des dépressions sévères. Une courte stimulation électrique provoque des crises qui durent environ 30 secondes. Répété 5 à 8 fois, 3 fois par semaine, cela rendra en règle générale le patient en bonne santé sans aucun effet secondaire, à l’exception de troubles mineurs de la mémoire qui disparaissent en 3-4 semaines.
Encéphalographie – l’une des diverses méthodes d’enregistrement de la structure du cerveau ou de l’activité des cellules cérébrales.
Hypoglycémique – un état dans lequel le niveau de glucose dans le sang est inférieur à la normale.
Leucotomie/lobotomie – la leucotomie est l’opération chirurgicale consistant à interrompre les voies des fibres nerveuses blanches dans le cerveau. La lobotomie était le nom donné à une leucotomie préfrontale dans laquelle les fibres nerveuses reliant le lobe frontal aux autres parties du cerveau étaient coupées.
Le système limbique – situé dans le lobe temporal du cerveau, est un centre des fonctions végétatives, de l’expérience émotionnelle, du comportement et de la consolidation des souvenirs.
Les neuroleptiques, introduits avec la chlorpromazine en 1952, sont les médicaments les plus efficaces dans le traitement des symptômes psychotiques (hallucinations, délires, symptômes dits « positifs ») de la schizophrénie. Beaucoup d’entre eux, mais pas tous, ont également des propriétés sédatives.
États obsessionnels compulsifs – sont des conditions dans lesquelles le patient peut parfois être très handicapé par des pensées intenses dont il ne peut pas se débarrasser (obsessions), ou des choses ridicules et insignifiantes qu’il se sent obligé de faire encore et encore afin d’entraver son niveau d’anxiété d’augmenter à un niveau intolérable (compulsions).
Préfrontal (lobe) – la zone du cerveau à l’avant de chaque hémisphère cérébral. Ce domaine concerne les émotions, la mémoire, l’apprentissage et le comportement social.
Les psychoses – sont les troubles mentaux les plus graves, c’est-à-dire la schizophrénie, les psychoses affectives et aussi les états mentaux graves souvent avec des symptômes confusionnels produits par des agents toxiques. La schizophrénie – un état psychotique, est le trouble psychiatrique le plus grave. Il existe différents sous-types, mais des symptômes tels que des hallucinations, des réactions paranoïaques et une capacité émotionnelle réduite (et une capacité à entrer en relation avec d’autres personnes) et, parfois, même l’isolement dans un état autistique sont caractéristiques. Jusqu’à l’introduction des neuroleptiques en 1952, la majorité des lits de nos hôpitaux psychiatriques étaient utilisés par des schizophrènes, dont beaucoup de 20 à 30 ans jusqu’à la mort. Grâce aux neuroleptiques, la plupart des patients schizophrènes peuvent se soigner en dehors des hôpitaux, mais très peu retrouvent une parfaite santé. La plupart d’entre eux présentent des symptômes résiduels qui les empêchent souvent de travailler à temps plein, du moins dans les professions qualifiées.
La schizophrénie – un état psychotique, est le trouble psychiatrique le plus grave. Il existe différents sous-types, mais des symptômes tels que des hallucinations, des réactions paranoïaques et une capacité émotionnelle réduite (et une capacité à entrer en relation avec d’autres personnes) et, parfois, même l’isolement dans un état autistique sont caractéristiques. Jusqu’à l’introduction des neuroleptiques en 1952, la majorité des lits de nos hôpitaux psychiatriques étaient utilisés par des schizophrènes, dont beaucoup de 20 à 30 ans jusqu’à la mort. Grâce aux neuroleptiques, la plupart des patients schizophrènes peuvent se soigner en dehors des hôpitaux, mais très peu retrouvent une parfaite santé. La plupart d’entre eux présentent des symptômes résiduels qui les empêchent souvent de travailler à temps plein, du moins dans les professions qualifiées.
Stéréotaxique – une intervention chirurgicale stéréotaxique est une intervention chirurgicale dans laquelle une zone profonde du cerveau est opérée après que sa position a été établie avec une grande précision par des mesures tridimensionnelles.
Tomographie – le balayage d’une partie particulière du corps à l’aide de rayons X ou d’ultrasons. La tomodensitométrie (TDM) est une procédure de radiographie dans laquelle un ordinateur dessine une carte à partir des densités mesurées du cerveau. Cette méthode produit une représentation tridimensionnelle du cerveau
Les tranquillisants sont des médicaments à effet sédatif permettant à un patient anxieux de se détendre. Certains de ces médicaments sont des neuroleptiques, alors que d’autres n’ont qu’un effet relaxant d’assez courte durée, par exemple les benzodiazépines. En 1956, la première chirurgie de lobotomie préfrontale aux États-Unis a été réalisée. Les chirurgiens J.W. Watts et Walter Freeman ont opéré une femme de 63 ans au George Washington University Hospital.
En 1956, la première chirurgie de lobotomie préfrontale aux États-Unis a été réalisée. Les chirurgiens J.W. Watts et Walter Freeman ont opéré une femme de 63 ans au George Washington University Hospital.
https://www.washingtonian.com/2016/09/14/first-lobotomy-us-happened-george-washington-university/
https://www.edumed.org.br/cursos/neurociencia/cdrom/Biblioteca/Lobotomy.htm
https://psychcentral.com/blog/the-surprising-history-of-the-lobotomy
https://www.nobelprize.org/prizes/medicine/1949/moniz/article/